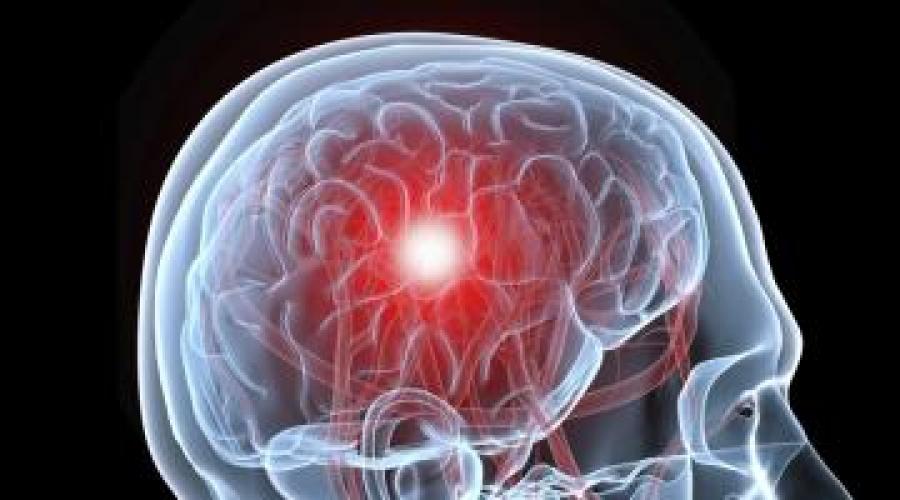
Инсульт как быстро все приходит в порядок. Критические дни после инсульта
Употребление слишком жирной пищи и переедание, способствуют повышению холестерина в крови. В результате образуется жировая бляшка в просвете сосудов, которая закупоривает сосуды.
Выпячивание стенок сосудов головного мозга появляется вследствие многих причин. Размер выпячивания может достигать от нескольких миллиметров до 2 сантиметров. Стенки сосуда не способны выдержать сильного крови, что приводит к разрыву стенки аневризма и геморрагическому инсульту.
Виды инсультов

Различают 2 вида инсульта, которые классифицируются по механизму развития: ишемический и геморрагический.
Ишемический инсульт встречается у большинства пожилых людей и является самым опасным. Развиваться инсульт может в любое время, но чаще всего это происходит утром или вечером. Нередко встречаются случаи, когда инсульт возникает после физических и эмоциональных нагрузок, горячей ванны, частого употребления крепкого кофе и т.д.
Этот вид инсульта часто сравнивают с инфарктом миокарда. Причиной ишемического инсульта является образование небольшого сгустка крови или тромба. В результате клетки недополучают кислород. Соседние могут взять на себя процесс кровоснабжения патологического сосуда. Если этого не происходит, то в течение некоторого времени клетки умирают.
Признаки наступают постепенно, в течение нескольких дней. К ишемическому инсульту предрасположены как женщины, так и мужчины. У женщин инсульт данного типа обычно появляется при ревматизме сердца, у мужчин после и закупорки сонной артерии, которая располагается в мышцах шеи.

Ишемический инсульт приобретает обширный характер, когда повреждается сразу несколько сосудов, и представлен 3 видами:
- Лакунарный инсульт. Поражается перфорантная артерия, которая соединяет между собой крупные и поверхностные артерии. Влечет за собой появление лакун в головном мозге размером до 5 мм.
- Гемодинамический инсульт. Развивается на фоне высокого артериального давления и резкий спад приводит к спазму сосудов и оттоку крови.
- Тромбоэболический инсульт. Появляется в результате закупорки сосуда тромбом.
- Микроокклюзионный инсульт. Вызван нарушением относительной стабильности внутренней среды организма (гомеостазом), а также процесса растворения, образовавшихся сгустков крови и .
Другим более серьезным видом острого нарушения мозгового кровообращения является геморрагический инсульт. Он характеризуется кровоизлиянием в ткани отдельного участка головного мозга, пропитывает и сдавливает другие ткани, мешая их работе. Сначала образовавшаяся гематома сдавливает ткани мозга, далее на этом участке образуется ишемическая зона. Целостность сосуда нарушается, он разрывается вследствие патологических изменений, которые произошли в стенках сосуда.

Предрасположены к геморрагическому инсульту люди с гипертонической болезнью, атеросклерозом сосудов и при сочетании признаков этихт заболеваний. Геморрагический инсульт может возникнуть во время вынашивания .
Среди геморрагического инсульта различают 2 разновидности:
- Внутримозговой . Развивается из-за резкого перепада артериального давления. Данный вид инсульта наиболее распространен среди людей пожилого возраста.
- Субарахноидальный инсульт. Возникает после разрыва аневризмы. Чаще всего встречается у людей, злоупотребляющих вредными привычками.
Существует такое понятие, как обширный инсульт. Это острое нарушение кровообращения из-за затруднения или вовсе прекращения оттока крови к разным отделам головного мозга. Для него характерно нарушение сознания, отек мозга и появление глазодвигательных расстройств.
Симптомы острого нарушения мозгового кровообращения

Головной мозг состоит из двух полушарий: левого и правового. Каждое полушарие отвечает за определенные функции. Левое - осуществляет контроль и чувства правой части, а правое полушарие выполняет такие же функции только для левой части тела. При поражении одной части мозга нарушаются функции противоположной стороны тела. Это связано с перекрещиванием нервных путей от мозга к телу человека.
Для инсульта характерно внезапное появление симптомов, которые постепенно усиливаются, если не предпринять соответствующих мер.
Главным симптомом нарушения мозгового кровообращения является сильная головная боль, которая возникает без видимых причин. В основном она возникает в положении лежа и после пробуждения. Боль усиливается при смене положения (наклоне, и т.д.). Головная боль может сопровождаться головокружением, которое усиливается при изменении тела в пространстве.
Другими распространенными симптомами инсульта являются:
- Шум в голове
- Нарушение сна
- Нарушение памяти, слуха, вкусовых ощущений
- Снижение силы или полное прекращение движения
- Чувство онемения и покалывания
- Нарушение зрения и речи
- Потеря сознания
- Появление
- и рвота
- Затруднение глотания
Больной не может контролировать процесс мочеиспускания и дефекации, дыхание становится хриплым, лицо краснеет. Возможно появление судорожных припадков и расширение зрачка на стороне инсульта. Бывают случаи, когда инсульт протекает бессимптомно и человек даже может не знать о его появлении.

Преходящие нарушения мозгового кровообращения являются наиболее опасными. Больной чувствует слабость в руке или ноге с одной стороны, не может точно и правильно говорить. Эти симптомы могут исчезать, а затем опять повторяться на протяжении суток. Медицинский работник скорой помощи после приезда на вызов может увидеть больного без клинических проявлений . Если наблюдаются преходящие изменения мозгового кровообращения или признаки инсульта ярко выражены, то следует немедленно вызвать скорую помощь.
Методы диагностики инсульта
Для определения правильного диагноза используют специальные методы исследования, которые включают: неврологическое обследование, анализы крови на свертываемость и измерения уровня глюкозы.
Дополнительными и более результативными исследованиями при инсульте являются:
- Компьютерная томография. С помощью трехмерного изображения отделов головного мозга можно различить ишемический и геморрагический инсульты. Томография показывает признаки кровотечения.
- Допплерография. Исследует кровоток в венах и артериях с помощью ультразвука. Это позволяет диагностировать наличие тромбов и сгустков крови, закупорку .
- Магнитно-резонансная томография. Назначается как дополнение к компьютерной томографии и также помогает определить вид инсульта, благодаря детальному изображению.
- Электрокардиограмма. Пациент с подозрением на инсульт обязательно проходит данное обследование. ЭКГ проводится, чтобы оценить работу сердечной мышцы.
- Эхокардиограмма. С помощью этого метода можно обнаружить сбои и нарушения в работе сердца.
- Церебральная ангиография. Данный метод исследования выявляет аневризм, тромбы и другие сосудистые дефекты и указывает место их нахождения.
Тактика лечения зависит от результатов обследования и данных объемов поврежденных тканей.

Способы лечения инсульта
Лечение ишемического и геморрагического инсульта будет осуществляться по-разному.
Целью лечения ишемического инсульта является восстановление кровотока в головном мозге. Для этого используют медикаментозное лечение, которое предусматривает применение препаратов, разжижающих . Такими лекарственными средствами являются: Варфарин, Клопидогрел, Циклопидин и др.
В некоторых случаях используются специальные процедуры, которые направлены на удаление тромба (ангиопластия, механическое удаление тромба, стендирование сосудов и др.).
При геморрагическом инсульте лечение заключается в устранении причины, которая спровоцировала кровотечение в головном мозге. Если причиной является повышенное артериальное давление, то применяются препараты для его снижения. может возникнуть на фоне приема некоторых препаратов, поэтому врачи назначают медикаменты обратного действия. При большом объеме кровотечений проводится хирургическое вмешательство, которое позволяет удалить кровь и снизить внутричерепное .

При своевременном лечении увеличиваются шансы выжить. Лечение проводится в условиях стационара непосредственно под контролем врачей.
Восстановление после инсульта
Реабилитационный период занимает длительное время и зависит от индивидуальных особенностей организма. Больным после инсульта необходимо восстановить потерянные или ослабленные функции. По возможности привлекают разных специалистов: массажистов, логопедов, диетологов, неврологов и др.
Восстановительные мероприятия включают следующие методики:
- Магнитотерапия. Снимает мышечные спазмы, способствует восстановлению нервной проводимости.
- Озокеритотерапия. Тепловой метод лечения, который основан на использовании нагретого озокерита.
- Электрофорез. Метод физиотерапии, который предусматривает введение лекарственных веществ в ткани. Обычно используют раствор новокаина, эуфиллин или никотиновую .
- Электростимуляция. Импульсный ток воздействует на мышечные волокна. В результате после нескольких процедур увеличивается мышечная сократимость, улучшается трофика и нормализуется тонус.
- Кинезиотерапия. Метод терапии, основанный на выполнение пассивных и активных двигательных упражнений.
Для восстановления нарушения речи, ее понимания, умения писать и читать проводится терапия коммуникативных нарушений. Логопед используется различные методики. восстановления речи длится от 3 месяцев до нескольких лет, в зависимости от степени поражения. Для достижения наилучшего результата занятия должны быть регулярными.
Чтобы увеличить силу мышц и координацию, показано выполнение специальных упражнений. Сюда относятся трудовая и игровая терапия для восстановления рук, пассивные упражнения и т.д.

Комплекс задействует множество мышечных групп, что благоприятно влияет на двигательную функцию.
Зрительная функция после инсульта может быть потеряна как с одной, так и с другой стороны, в некоторых случаях и с обеих сторон. В этом случае больного обучают тактильному восприятию информации.
У пациентов, перенесших инсульт, нередко нарушается память. Прошлые события вспоминаются с трудом, лица родственников им могут казаться незнакомыми.
Восстановить память можно с помощью специальных упражнений и приемов. С больными следует разучивать небольшие стишки, которые легко запоминаются и воспроизводятся. Для начала больному следует запомнить одно небольшое предложение, а затем постепенно усложнять и увеличивать количество материала. С учетом того, как будет проходить восстановление памяти, в дальнейшем можно перейти к разгадыванию кроссвордов, сканвордов и т.д.
Для людей после инсульта очень важна психологическая и социальная адаптация, поэтому требуется постоянная помощь со стороны родственников и близких людей. Нельзя допускать , раздражительность и замкнутость. При необходимости можно воспользоваться услугами психотерапевта.
В профилактических целях следует контролировать артериальное давление и уровень сахара в крови, снизить потребление продуктов, с большим содержанием холестерола, отказаться от курения и алкогольных напитков.
При регулярном выполнении лечебных , соблюдении профилактических мероприятий и рекомендаций врача, многие больные постепенно возвращаются к прежнему образу жизни. Последствия и исход во многом зависят от терпения, упорства и желания как больного, так и его родных.
Инсульт – симптомы, первая помощь при инсульте, жизнь после инсульта – из беседы с заслуженным врачом России, академиком РАН Фединым А. И.
Инсульт – это острое нарушение мозгового кровообращения.
Существует геморрагический инсульт – кровоизлияние в мозг, при котором, не выдержав давления, разрывается кровеносный сосуд. Кровь попадает в мозг, пострадавший участок погибает. Эта более тяжелая форма инсульта, смертность выше, последствия тяжелее.
Ишемический инсульт – это инфаркт мозга – происходит закупорка тех сосудов, которые питают мозг, в результате ткани мозга, не получая питания, отмирают
Симптомы инсульта
Основной симптом инсульта – это внезапность. Внезапная сильная головная боль, головокружение, внезапная потеря равновесия, двоение или мушки в глазах. Внезапная потеря чувствительности на лице, руке, ноге. Если это происходит на одной стороне тела, надо особенно насторожиться. Нарушается речь, зрение. Эти симптомы инсульта очень яркие, и не требуют специальных медицинских знаний, чтобы поставить диагноз. Поэтому, когда родственники звонят в «скорую», они уверенно говорят «инсульт»
(Заведующий отделением научно-исследовательского института инсульта Российского гос. мед. университета Шамалов Н. А. дает немного другие симптомы инсульта:
Нужно помнить, что болью и яркими симптомами сопровождается только геморрагический инсульт. В остальных случаях симптомы безболезненны. А это и опасно. Вот такие признаки должны насторожить: внезапная слабость в руке или ноге, человек вдруг роняет предмет, который держал в руке. Возникает ощущение онемения в руке или ноге. Появляется невнятность речи, у больного как бы каша во рту, повторяет одну и ту же фразу, часто не впопад, не понимает обращенную к нему речь. Опускается угол рта. ЗОЖ 2006 г., №11)
Первая помощь при инсульте – Жизнь после инсульта
Что можно сделать при инсульте до приезда «скорой помощи»
Можно дать те лекарства, которые больной обычно принимает для снижения давления, какие-либо препараты, расширяющие сосуды. Дальше решения должен принимать врач, после томографического исследования и определения типа инсульта назначить лечение.
Последствия – жизнь после инсульта
25% больных после инсульта умирают в первые сутки. 30% возвращаются к труду в первый год после инсульта – это те, у кого был малый инсульт. Если произошло обширное нарушение кровоснабжения мозга, человек остается инвалидом, это 30-50%.
Но жизнь после инсульта не заканчивается. Да, трудно ходить трудно говорить, рука не слушается. Не надо воспринимать это как трагедию, ведь человек остался жив, и это счастье. Надо найти себя в новых условиях жизни, найти дело по душе, настроиться на добро и свет, радоваться каждому дню.
(ЗОЖ 2001, №17, стр.10)
Инсульт – симптомы – причины – профилактика. Беседа с доктором МН Кадыковым А. С.
Что происходит после инсульта
Гибель клеток головного мозга приводит к поражениям двигательного центра, развитию паралича, расстройству функции речи, ориентации в пространстве.
Кто входит в зону риска
Инсульт чаще всего случается у людей с повышенным артериальным давлением, людей, страдающих сердечно-сосудистыми болезнями. В эту же категорию смело можно добавить диабетиков, курильщиков, людей, злоупотребляющих спиртным, людей, подвергающихся длительному стрессу. А также наследственно предрасположенных к инсульту
Профилактика инсульта
1. Отказ от вредных привычек
2. Достаточный уровень физической активности
3. Контроль над весом
4. Правильный режим труда и отдыха
5. Меры по снижению стресса
6. Контроль артериального давления – нельзя допускать его скачков
7. Диабетикам следить за уровнем сахара в крови и не допускать его повышения
8. Разумный сбалансированный рацион со сниженным содержанием животных жиров, богатый овощами и фруктами.
9. Больным сердечно-сосудистыми заболеваниями включать в рацион магний (греча, бобы, отруби, дрожжи) и калий (бананы, курага, мед, черная смородина)
10. При повышенной свертываемости крови для профилактики инсульта принимать средства, разжижающие кровь (можно аспирин по 1/5 таблетке в сутки)
Симптомы и признаки инсульта
Заподозрить начинающийся инсульт можно, если наблюдаются 2-3 симптома из ниже перечисленных:
1. Нарастающие головные боли
2. Головокружение
3. Шум в голове
4. Снижение памяти
5. Онемение и слабость в конечностях
6. Нарушение речи
Лежачий больной после инсульта – уход
В первые дни, а иногда и недели после инсульта больной обречен на полную неподвижность. Чтобы избежать отека легких, лежачего больного надо поворачивать в постели каждые 2 часа. Когда позволит состояние, усаживать его в постели, подложив под спину подушки, хотя бы на несколько минут. Если больной в сознании, надо делать дыхательную гимнастику, обычно дают надувать резиновые шарики.
Чтобы у лежачего больного после инсульта не образовывались пролежни, надо ежедневно протирать кожу камфорным спиртом или смесью водки с шампунем. Если повреждение кожи у больного все-таки возникло, надо протирать его раствором марганцовки и смазывать маслом шиповника, которое способствует заживлению тканей.
С лежачим больным после инсульта, даже если он полностью обездвижен, необходимо проводить пассивную гимнастику, это предупреждает застой крови и тромбофлебит. Поэтому поврежденные конечности больного надо сгибать, разгибать, поднимать, массировать, не допуская их неподвижности
Питание после инсульта
Если больной не нуждается в введении зонда в острый период, но может поперхнуться при глотании, то в питании надо использовать жидкую и измельченную пищу: пюре, кисели, каши, слизистые супы, суфле, соки, кефир.
Реабилитация – жизнь после инсульта
Восстановительные возможности мозга очень велики. Сохранившиеся клетки мозга перестраивают свою работы так, чтобы взять на себя функции погибших нервных клеток.
Задача врача – реабилитолога – помочь более полному восстановлению нарушенных функций.
Чтобы избежать повторного инсульта, больной должен соблюдать все меры по профилактике инсульта, описанные выше, беречь себя, избегать стрессовых ситуаций, перегрузок. Жизнь после инсульта продолжается, многим удается вернуть работоспособность и вести нормальную жизнь. Главное условие – активность, настойчивость, вера в себя. А главное – движение, движение, движение. (ЗОЖ 2001, №3, стр.8-9)
Профилактика инсульта. Из беседы с врачом
Для профилактики инсульта головного мозга, следует устранить причины его вызывающие. Среди причин есть те, которые невозможно устранить: возраст (чем старше человек, тем выше риск), наследственность, принадлежность к мужскому полу. Остальные причины инсульта можно нейтрализовать:
1. Повышенное артериальное давление (держать его под контролем)
2. Ишемическая болезнь сердца (её можно эффективно лечить)
3. Сахарный диабет (можно обеспечить допустимый уровень сахара в крови)
4. Курение и алкоголизм
5. Низкая двигательная активность
6. Высокий уровень холестерина
7. Избыточный вес.
Из вышеуказанных причин видно, что для профилактики инсульта следует отказаться от курения и злоупотребления алкоголем, постепенно увеличивать физические нагрузки, ограничивать в питании продукты с высоким содержанием холестерина, держать вес под контролем в нормальных границах. Все это нелекарственные факторы профилактики инсульта. Эффективность их не меньше, чем от лекарственных средств профилактики инсульта, с помощью которых можно нормализовать давление, уровень сахара и холестерина в крови, снизить риск тромбообразования. (ЗОЖ 2012, №6, стр.6-7)
Первая помощь при инсульте. Из беседы с врачом
После того, как развился инсульт, время, отпущенное на спасение больного, измеряется минутами.
Что сделать до приезда «скорой»
1. Удобно уложить больного в постель, приподняв голову повыше. Расстегнуть одежду, если она мешает дыханию. Больного не тормошить.
2. Обеспечить приток свежего воздуха
3. Если есть глицин, дать 2 таблетки под язык. А вот сосудорасширяющие средства (кавинтон, но-шпа, никотиновая кислота, папаверин) давать нельзя.
4. На голову с не парализованной стороны надо положить пузырь со льдом, а на ступни горчичники или опустить ноги больного в таз с горячей водой.
5. В качестве первой помощи при инсульте можно взять иголку от одноразового шприца и проколоть больному подушечки всех 10 пальцев рук (как будто берете кровь). Больной сразу очнется. Если у него перекошен рот, то помассируйте ему уши до красноты и проткните иголкой обе мочки ушей, так, чтобы вытекло хотя бы по 2 капли крови. (ЗОЖ 2012, №6, стр.7)
Фазы инсульта – Как лечить инсульт в каждой фазе. Из беседы с заведующим отделением научно-исследовательского института инсульта Российского гос. мед. университета Шамаловым Н. А..
Инсульт – это не болезнь, а состояние, которое может возникать при множестве болезней сосудов, сердце и крови. Поэтому лечить инсульт – это значит лечить причины инсульта, его корни. Это может быть гипертония, сахарный диабет, аритмия, сочетание этих болезней. Лечение инсульта можно разбить на три фазы.
1 фаза инсульта – острейшая, это первые 7 дней после удара
2-я фаза – острая, вторая и третья неделя после удара
3-я фаза – восстановительная.
В острейшей и острой фазе лечение направлено на поддержание дыхания, кровообращения, профилактику пневмонии, профилактику пролежней и тромбозов.
По истечению острой фазы надо начинать восстановление утраченных функций. Лечить инсульт начинают с помощью массажа, физиотерапии, специальных упражнений. Все это направлено на то, чтобы вернуть двигательную активность и бытовые навыки.
Опасность умереть от инсульта падает на первые месяцы болезни, первые недели, дни и даже первые часы. Есть так называемое «терапевтическое окно», когда еще можно успеть восстановить утраченные клетки мозга, оно не велико, всего 3-6 часов после инсульта. Поэтому чем раньше начато лечение инсульта, тем больше шансов на успех.
После того, как парализованного больного выписали домой из больницы, нужно постоянно следить за его давлением, уровнем сахара и холестерина в крови, придерживаться антихолестериновой диеты, ограничить сахар и соль – все это профилактика повторного инсульта.
Больному необходимо ежедневно расширять двигательные возможности рук и ног, делать упражнения, научиться заново ходить, освоить приемы личной гигиены.
Обязательно разговаривайте с больным, чтобы восстановить его речь после инсульта. Даже если больной не понимает обращенной к нему речи, надо разговаривать, иначе мыслительные функции у него начнут снижаться.
Близкие должны привлечь больного к выполнению домашних дел (по возможности), чтоб он не чувствовал себя бесполезным и ненужным. Хорошо бы найти больному занятие по душе, какое-нибудь хобби.
Как лечить инсульт народными средствами
Народные средства в лечение инсульта могут носить лишь фоновый характер, основное лечение инсульта идет на медицинских препаратах. Для профилактики повторных инсультов следует принимать малые дозы аспирина (лучше аспирин кардио или тромбо АСС). Но это средство противопоказано, если был геморрагический инсульт или имеется язва желудка.
Средства народной медицины при инсульте выполняют общеоздоровительную и кровоочищающую функции. Рассмотрим некоторые из них.
Профилактике инсульта, лечению и реабилитации хорошо помогает сок из цветков каштана . В аптеке он продается в виде препарата эскузан. Это средство повышает тонус вен и способствует циркуляции крови.
Очень полезно лечить последствия инсульта отваром петрушки .. Он снимает отеки и способствует восстановлению нервных клеток (1 ст. л. корней петрушки на 1 стакан кипятка, кипятить 2 минуты, принимать по 100 г 2 раза в день).
С давних пор в лечении инсульта используется кора рябины . она очищает стенки сосудов и способствует уменьшению давления
Полезен для профилактики инсульта и его лечении чай из ромашки , особенно в смеси с бессмертником и березовыми почками. Это сильное мочегонное и кровоочищающее средство. Ромашка к тому же способствует разжижению крови и является профилактикой тромбообразования.
Очень эффективен отвар хвои с лимоном , особенно если инсульт сопровождается какой-либо инфекцией (например, пневмонией или инфекцией мочевыводящих путей). Отвар готовят так: 5 ст. л. хвои на 500 мл воды, кипятить 10 минут, настаивать 6-8 часов. Затем нарезать в стакан лимон, залить 100 мл отвара и выпить, пить 3 раза в день, курс лечения – 3 недели, месяц перерыв и новый курс.
Полезен яблочный уксус с медом: 1 ч. л. уксуса и 1 ч. л. меда на 1 стакан воды. Это народное средство хорошо разжижает кровь, активирует обмен веществ, содержит много микроэлементов, ферментов и витамин.
Если больной восстанавливается правильно, то у него может остаться лишь небольшая слабость, например в руке (ЗОЖ 2005 г., №11, стр.6-7)
Профилактика инсульта народными средствами
Большинство народных средств лечения инсульта направлены именно на профилактику повторного инсульта. Цель профилактики – добиться нормального кровообращения в сосудах головного мозга. Это достигается путем укрепления стенок сосудов и очистки их от холестериновых бляшек, т. е. необходимо лечение атеросклероза сосудов головного мозга. Также профилактикой ишемического инсульта головного мозга является уменьшение свертываемости крови и улучшение ее текучести. Есть много народных средств, с помощью которых можно достичь этих результатов. Для разжижения крови применяется клевер красный, донник, листья малины. Хорошо очищают сосуды и укрепляют их стенки народные средства на основе лука, чеснока, лимонов, клюквы, меда, черноплодной рябины. Есть множество народных средств для снижения уровня холестерина в крови, что является одним из ведущих факторов в профилактике инсульта и инфаркта.
Рецепты доктора А. В. Печеневского для профилактики инсульта
Эти травяные настои помогут в лечении атеросклеротического поражения сосудов головного мозга, т. е. помогут избежать инсульта
Если у вас повышенное давление и высокая свертываемость крови:
Цветы боярышника 50 г, ягоды боярышника 50 г, сушеницы топяной 40 г, корень одуванчика 40 г, листья гинкго 50 г, цветы донника лекарственного 40 г, пустырник 30 г
Все компоненты смешать и измельчить. 1 ст. л. сбора на залить 300 мл воды, довести до кипения, держать на слабом огне,3-5 минут. Настоять 1 час, процедить, добавить 1 дес. ложку натурального меда. Принимать по 100 г 3 раза в день натощак в теплом виде за 20-30 мин. до еды. Принимать месяцами, длительно.
Если у вас нарушено мозговое кровообращение, но давление понижено:
Цветы боярышника 50 г, ягоды боярышника 50 г, корень одуванчика 50 г, зверобой 30 г корень элеутерококка 10 г, хвощ полевой 40 г, корневища аира 20 г. Готовить и принимать, как предыдущий отвар.
Если у вас атеросклероз сосудов мозга развился на фоне сахарного диабета:
ягоды боярышника 60 г, корень одуванчика 40 г, листья ореха грецкого 30 г, корень солодки 20 г, омела белая 30 г, листья гинкго 40 г, лист земляники лесной 30 г, шишки
хмеля обыкновенного 40 г. Готовить и принимать так же
Лечение атеросклероза сосудов и профилактика инсульта народными средствами будет намного успешнее, если сочетать прием настоев с правильной диетой и высокой двигательной активностью.
Животные жиры следует заменить растительными. Обязательно добавлять в пищу отруби и морскую капусту по 2-3 ст. л. в день. Увеличить в питании долю овощей и фруктов
(ЗОЖ 2004 г, №5, стр. 6-7)
Патология, при которой отмирают нервные клетки головного мозга, называется инсультом. Причиной нарушения является затрудненное кровообращение с разной степенью выраженности.
Выделяют такие виды инсультов:
Чего ожидать после удара?
Последствия ишемического и геморрагического инсульта во многом схожи. Какими они бывают? К чему приводит инфаркт головного мозга?
Если произошел ишемический инсульт, последствия бывают следующими:

Последствия проявляются через 3-4 недели после острого периода болезни. Именно в этот период определяются отдаленные симптомы, которые формируются в зависимости от локализации очага поражения.
Последствия при геморрагическом инсульте проявляются в следующем:

Разновидность геморрагического инсульта – субарахноидальное кровоизлияние. Возникает, как правило, в результате травмы головы.
 Наиболее распространенные следующие последствия:
Наиболее распространенные следующие последствия:
- Спазм сосудов и развитие ишемии.
- Гидроцефалия.
- Патологии органов и систем.
- Нарушения памяти и внимания.
- Головная боль и тошнота.
- Эпилепсия.
- При аневризме возможно ухудшение состояния и повторный инсульт.
Какими осложнениями грозит патология?
Инсульт любого типа не проходит бесследно. В зависимости от степени тяжести и области локализации осложнения после инсульта могут быть очень тяжелыми, средними и легкими.
При инсульте геморрагического типа – более 80% пациентов умирает, после инфаркта головного мозга – летальным исходом заканчивается 40% случаев, при субарахноидальном типе – до 60%.
Сопорозное состояние
Клинические проявления:

Возможно наступление комы в случае нелеченного сопора.
Своевременная диагностика сопора важна для назначения эффективного лечения. Нарушение сознания можно выявить по результатам:

В дальнейшем проводится электроэнцефалография, которая дает возможность оценить функционирование нейронов. При подтверждении сопора, больного необходимо немедленно госпитализировать.
Для быстрого устранения тревожных симптомов внутривенно вводят 40% раствор глюкозы, тиамин и налоксон. В дальнейшем патологическое состояние лечится индивидуально, схему терапии подбирает врач.
Отек мозга
После инсульта часто развивается такое тяжелое состояние, как отек головного мозга. Симптоматика:

Развивается отек головного мозга в течение 48 часов после инсульта, максимальная выраженность симптомов наступает на 3-5 сутки.
Диагностика и лечение состоят из таких шагов:

В тяжелых случаях, когда у специалиста нет другого выхода, назначается операция. Хирургическое вмешательство возможно провести:
- Трепанацией – для устранения кровяного сгустка и обеспечения оттока спинно-мозговой жидкости.
- Эндоскопическим путем, с помощью введения катетера.
Последний способ является более современным, но показан далеко не всем больным. Если врач назначает операцию, значит, другие методы лечения не способны привести к желаемому результату.
Пневмония
Основные причины развития воспаления легких у больных инсультом:
- При нарушении глотательных функций пища может проникать в дыхательные пути. Такое осложнение приводит к аспирационной пневмонии.
- Длительная неподвижность и застой в малом круге кровообращения приводит к гипостатической пневмонии.

Паралич
Нарушение моторики вследствие инсульта бывает двух видов: паралич – полная утрата двигательной активности рук и ног; парез – частичная потеря возможности совершать движения.
Неврологические парезы и параличи считаются распространенными осложнениями инсульта головного мозга.
При этом полностью или частично поражаются мышечные ткани стороны, которая находится под контролем пораженного полушария.
Виды парализации:

Терапия при ишемическом инсульте включает такие методы, как:

Если восстановление происходит в домашних условиях, то контроль лечащего врача обязателен.
Лечение инсульта геморрагического вида:
- Назначение лекарственных средств для восстановления сосудистой оболочки поврежденной мозговой ткани.
- При необходимости рекомендуется нейрохирургическое вмешательство.
- Исключение любых нагрузок.
- Восстановление парализованных рук и ног возможно только после основного курса лечения.
Повторный инсульт
Тяжелым осложнением после инсульта является повторное кровоизлияние. Рецидив развивается на фоне хронического недостатка кислорода в сосудах головного мозга.
 Другими значимыми факторами считаются:
Другими значимыми факторами считаются:
- Тонус сосудов.
- Интенсивные физические нагрузки.
- Заболевания сердечно-сосудистой системы.
- Гипертония.
- Инфекционные заболевания.
Часто повторный инсульт развивается из-за халатного отношения человека к своему здоровью. Поэтому профилактика и здоровый образ жизни – это залог снижения риска повторного кровоизлияния.
Воспаление мочевыводящей системы
После инсульта может развиться задержка мочеиспускания или недержание мочи, поэтому проводится катетеризация мочевого пузыря, которая может привести к развитию воспалительного процесса мочевыделительной системы.
 Основные рекомендации:
Основные рекомендации:
- При установке катетера правила асептики на первом месте.
- Мочевой пузырь должен промываться не реже 3 раз в сутки.
- Периодически проводится бакпосев мочи.
- Лечить воспаление следует антибиотиками.
Потеря памяти
После инсульта амнезия развивается в том случае, если кровоизлияние затронуло височные доли головного мозга, ведь именно там находятся центры памяти.
 Виды амнезии:
Виды амнезии:
- Человек не помнит недавние события.
- Забылись отдаленные события.
- Полная потеря воспоминаний.
Лечить пациента с амнезией должен психиатр, при правильно подобранной терапии мнестическая функция восстанавливается.
Кома
Коматозное состояние после инсульта – это пограничное состояние между жизнью и смертью. Данное осложнение случается редко и является тяжелым состоянием человека. Основные признаки комы:
- Потеря сознания.
- Отсутствие реакции на раздражители.
- Нарушение тонуса сосудов.
Коматозное состояние имеет такие степени:

Пролежни
Часто пролежни возникают у больных с параличом рук и ног, поскольку такие пациенты ведут малоподвижный образ жизни. Опасность патологии состоит в омертвлении тканей до хрящей и костей.
 Профилактика:
Профилактика:
- Перемена положения тела больного каждые 2-3 часа.
- Обработка кожных покровов. Два раза в день тело протирается теплым камфорным спиртом.
- Ежедневно необходимо проводить осмотр тела.
- Проводится легкий массаж.
- Больному необходимо организовать полноценное питание.
Психические расстройства
Психическое состояние после инсульта нарушается при повреждении лобной части головного мозга. Проблемы могут проявляться в следующем:

Лечить расстройства необходимо после консультации с психиатром и невропатологом. Только специалист способен подобрать необходимый курс терапии.
Сайт - медицинский портал онлайн консультации детских и взрослых врачей всех специальностей. Вы можете задать вопрос на тему "что нельзя после инсульта" и получить бесплатно онлайн консультацию врача.
Задать свой вопросВопросы и ответы по: что нельзя после инсульта
2009-12-24 16:02:53
Спрашивает Алла :
Здравствуйте! Очень надеюсь на ваш ответ, т.к. мы в полном отчании. У моего отца обширный ишемический инсульт(60 лет). После двух дней реанимации у него востановилось глотание,но правая сторона парализована и полностью отсутствует речь,он нас узнавал и реагировал кивком головы на все наши вопросы, но сегодня 15 день и, по нашему мнению, ему все хуже. Завтра его выписывают,на наши просьбы продолжить лечение врач не реагирует, она прямо сказала,что ждать нам не чего. Прошу вас, ответьте,неужели ничего нельзя сделать для реабилитации после инсульта, ведь это невыносимо смотреть в родные глаза и бездействовать. Заранее благодарна за ответ.
Отвечает :
Здравствуйте уважаемая, Алла. Я понимаю Ваше состояние. Я постараюсь немного прояснить для Вас ситуацию. Во время инсульта происходит гибель участка мозга. То, за что отвечал этот участок в организме, перестает функционировать. В острый период, особенно при большом участке поражения, происходит отек мозга. Кости черепа не дают расшириться отекшей ткани, и происходит ущемление мозга в черепной коробке, ущемляются участки, отвечающие за дыхание и кровообращения. Отек мозга нарастает в течение 7-10 суток, поэтому даже на фоне адекватного лечения, больному может становиться хуже. При тяжелых инсультах больные погибают. У пожилых людей из-за атрофии головного мозга есть резерв, куда может расшириться мозговая ткань, они могут не погибнуть, но остаться глубокими инвалидами. Врачи за 15 проводят всю необходимую интенсивную терапию. Остальное лечение может быть продолжено на дому таблетированными препаратами, внутримышечными инъекциями. В Вашем случае врачи имеют право выписать отца домой. Если Вы самостоятельно не способны обеспечить уход, придется нанимать медсестру. От Вас сейчас зависит только обеспечение медикаментозного лечения, больше ничего. Все остальное от организма отца и высших сил.
2009-11-13 21:35:51
Спрашивает Светлана :
Здравствуйте!У нашего папы был ишимический инсульт 30.03.08г. Была парализованна левая сторона,но он стал сам ходить, гулял на улице,спускался без палочки с пятого этажа. Плохо работала только левая рука,пальцы все время тряслись. В октябре 2009 года ему предложили, и дали направление на лечение(он сам из Мариуполя) в Донецкий госпитал МВД, он дал согласие. Я не знаю какое лечение они проводили до 2310.2009г. числа(мы живем в Одессе) но ему становилось хуже,а 23.10 случился инсульт,как сказали врачи- геморологический.Инсульт случился ночью,в палате никого не было,он упал всем телом на свою ногу, и случился перелом левой ноги,чуть выше сщиколодки(перелом обнаружил через несколько дней) .После инсульта назначили лечение из таких медикаментов: церебролизин,винпоцетин,экватор,аторис,метопролол,гидрохлортиазид,билобил,гидазепам.Начались проблемы с кишечником, назначили к этим лекарствам еще....мезим,дуспаталин,метеоспазмил,нормазе. С сегоднешнего дня все отменили так-как началась сыпь и он покрылся волдырями(мама находится с ним) сказала,что после обработки пузыри сошли,но остались пятна,на ночь должны сделать супрастин,диазолин. Он разговаривает,но очень слабо, сообразительность хорошая..из-за поломаной ноги вставать нельзя. Мы просто не знаем что делать,хочеться забрать его домой(думаю врачи будут рады от него избавиться) ,но боимся сделать не правильно и видно, что он уже ничего не хочет,настроение с каждым днем все хуже и хуже. Ему 71 год,я верю..что при правильном лечении его можно поставить на ноги.Конечно у него слабость. вставать он не может,сидит буквально минут 5 с потдержкой,но кушает хорошо.Прошу простить за сумбур, но просто не знаем что делать. Посоветуйте,может его действительно забрать домой.
Отвечает Беш Дмитрий Игоревич :
Добрый день. К сожалению, единственное что вы можете сделать, это слушать советов лечащих врачей. Не думаю что целесообразно его на сегодняшний день забирать домой.
2009-10-26 13:08:02
Спрашивает Лена :
Здравствуйте! После ишемического инсульта, больной 75 лет,отнялась левая часть тела, врачи больницы намекнули что при повторном инсульте, если она будет в таком состоянии, в больницу ее не примут(или нельзя вести) Какая первая мед. помощь должна быть оказана на дому при признаках инсульта у уже парализованного больного?
Отвечает Бабий Игорь Петрович :
Лена, дабы не случилась еще одна, может быть последняя, мозговая катастрофа необходимо пройти курс лечения за 18000 грн. в Киеве, но только после углубленного комплексного обследования сосудистой системы за 5000 грн.
Какую первую медпомощь при первых признаках инсульта оказывать? Это обязан сказать и написать участковый невролог. Он же и отвечает за "проколы" в своей работе, т.е. отвечает по закону. При "проколах" можете воспользоваться услугами толкового юриста. Но после трагедии, это вряд ли поможет Вам морально.
Вы должны принимать решение сами и нести большую часть ответственности.
2009-05-27 14:10:33
Спрашивает Елена Трофимова :
У моей мамы диабет второго типа, год на инсулине, недавно случился ишемический инсульт.сейчас она понемногу восстанавливается, но очень и очень трудно все идет.
подскажите, есть ли какие-то добавки специальные или лекарства, ускоряющие выздоровление?как вообще жить диабетику после инсульта?..что ему можно, а чего категорически нельзя?
Отвечает Винокурова Оксана Владимировна :
Здравствуйте! Сиофор – вполне стандартное и нормальное назначение. Чтобы уточнить тип диабета, проводят анализы на антитела к бета-клеткам поджелудочной железы и на антитела к инсулину. Но если это впервые выявленный диабет, то вряд ли есть ошибка в диагнозе. Чтобы установить причину похудания, нужно обследоваться более тщательно, уровень сахара крови сам по себе такому похуданию поспособствовать не должен был, пусть мама посетит терапевта. Если вы указали уровень утреннего сахара, натощак, то следует также ставить вопрос о лучшей компенсации диабета, выбор препарата за лечащим врачом. У нас на сайте вы можете посмотреть ролик Что происходит при диабете? . Всего доброго!
2014-01-22 20:32:36
Спрашивает Ирина :
Здравствуйте! У моей любимой сестры (1982 г.р.), красавицы и умницы, без вредных привычек и с порядочным образом жизни, выявлен инфан.ВДТБ. Пролечились 2 месяца препаратами первого ряда. После этого был сделан рентген, и лечащий врач отметила положительную динамику, и назначила поддерживающие препараты рифампицын и изониазид.Также принимает Карсил, Витамин Аевит, и Йогурт. С момента лечения, ежедневно пьет яблочно-морковные фреши,мясо, рыба творог в рационе постоянно.Состояние у сестры нормальное, побочных пока никаких не было, единственное проявление - температура 36,8 днем, к вечеру 37,2. Знаю, что больным нельзя переносить стрессы - но у нас случилось горе, страшный внезапный удар,мы похоронили мамочку, бабушка тяжелая в инсульте,в стрессе живем все, я поддерживаю сестру как могу...
Подскажите пожалуйста:
1)нужно ли сдавать какие-либо доп. анализы для контроля сост. организма в целом, и как часто?(биохим. анализ крови, мочи, др..) поскольку я опасаюсь о пагубном воздействии химиотерапии на печень другие органы сестрички. Для меня очень подозрителен тот факт, что лечащий врач ни слова о анализах ей не сказала.
2)Достаточно ли Карсила, Аевита и Йогурта для противостояния пагубного воздействия хим.препаратов? Что можно еще пропить для поддержки иммунитета?
3)Подскажите пожалуйста, можно ли ей пить кумыс в придачу к прописанным лекарствам? Есть возможность покупать свежий каждые три дня. ЕЕ лечащий врач, к сожалению, и моему огромному удивлению, вообще не знала что это за продукт, и какое огромное кол-во полезных веществ и витаминов в нем содержится... Если кумыс не навредит, то в каких объемах его можно принимать?
4) Подскажите пожалуйста, все полностью снимки и результаты Кт, выводы, мед карта находятся у её леч. врача. Имеем ли мы право забрать эти документы, чтобы попасть на консультацию к другому врачу фтизиатру? Чтобы точно правильно были прочитаны ее снимки и диагноз. Простите, может я и слишком колочусь, но сестра это единственное что у нас с папой осталось. Ей еще семью заводить, деток нам рожать, а тут такое серьезное заболевание.. я Боюсь, что то проглядеть и пропустить. Буду благодарна Вам за ответ.
Отвечает Гордеев Николай Павлович :
Здравствуйте, Ирина. 1) Биохимия крови при приёме препаратов (печёночные пробы в основном) проводятся 1 раз в 2 мес. Если врач не сказала об анализах, возможно ещё не о чем говорить. Вы не думали об этом? 2) Нет. Необходимо принимать поливитамины с достаточным количеством вит. В1 и В6 (1.5 и 2 мг/сут соответственно) 3) В том случае, если приём кумыса не вызывает у сестры таких проявлений как боли в животе, диарея, вздутие и метеоризм, то приём данного продукта необходим. Каждое утро 1/2-1 стакан натощак. Больше - по желанию 4) А нужно ли, если всё идёт по плану? Это не поспособствует здоровому психологическому настрою на выздоровление. Если бы была отрицательная динамика, тогда я согласен, нужны были бы дополнительные консультации. А так.. Здоровья Вам и Вашей сестре.
2012-09-07 15:40:13
Спрашивает Сергей :
Больной 53 года, мужчина, болеет с 2004 г. по настоящее время.
История болезни:
Жалобы на внезапно возникающие приступы судорог, с потерей сознания, отделением пены изо рта, с прикусыванием языка. Приступы имеют разную длительность. За один месяц возникают неотчетливые предвесники, которые пациент затрудняется описать, но выделяет появление цветных пятен перед глазами.
После приступа - периоды слабости, длительностью до месяца, головных болей, распирающего характера, нарушение восприятия размеров и форм пальцев кисти, пошатывания.
Отмечает боли в спине, головные боли, внезапно возникающие и проходящие при поворотах головы.
Анамнез mobi: до 44 лет не имел никаких жалоб. Приступы появились внезапно. Черепно-мозговых травм, заболеваний воспалительного характера не было. Приступы 3-4 раза в год.
Принимает Депакин Хроно 500, 1т*2р/д и Дефенин 1т * 2р/д. Однако не отмечает уменьшение количества приступов.
МРТ шейного отдела позвоночника 10.02.2009
МР-признаки остеохондроза шейного отдела позвоночника. Протрузия диска С5-С6.
***************************
МРТ головного мозга с контрастным усилением (магневит 20,0), МР-ангиография 10.02.2009
На серии МР-томограмы выполненных в аксиальной, сагиттальной и коронарно плоскостях в режимах Т1, Т2 взвешенных изображений и FLAIR в проекции переднего полюса левой височной доли визуализируется кистозное образование с четкими контурами, размером 26*18*14 мм, при внутривенном усилении не накапливающее контрастное вещество. Дифференцировка белого и серого вещества сохранена. Серединные структуры мозга не смещены.
Желудочковая система мозга не расширена, симметрична: ширина третьего желудочка 4 мм, передний рог латерального желудочка 8мм, индекс желудочков 4,1. Умеренное расширение субарахнлидальных пространств конвекситальной поверхности мозга преимущественно лобнотеменной области, а также латеральных и сильвиевых щелей.
Патологический изменений со стороны хиазмы,турецкого седла, мозолистого тела, ствола мозга не выявлено. Базальные цистерны мозга не изменены.
Околоносовые пазухи и ячейки височных костей нормально развиты, достаточно пневматизированы.
Патологических сигналов в костях черепа не выявлено. Краниовертебальный переход не изменен. Видимые отделы спинного Т1 взвешенных сагиттальных изображениях без патологического утолщения. Позвонки С1-С4 не изменены.
В сосудистом режиме определяется незначительный S-образный изгиб в шейном сегменте правой ВСА, изменение других сосудов не выявлено: контуры их четкие, ровные, калибр не изменен.
Заключение: МР-признаки арахноидальной кисты левой височной области. Легкая наружная гидроцефалия. Извитость ВСА.
********************************
МРТ головного мозга. МР-ангиография сосудов головного мозга 03.02.2011
На серии МР-томограмм, произведенных в аксиальной и сагиттальной проекциях в режимах Т2 иТ1-взвешенных изображениях, а также FAST Flair в кортикальных отделах левой лобно-теменной области (в области пре- и пост центральных извилин и верхней теменной дольки справа), а также левой теменной области (в области задних отделов левой постцентральной извилины) определяется обширная зона до 70*95*35 мм, с повышенным МР-сигналом на Т2 В\И в режиме FAST Flair.
Срединные структуры не смещены. Желудочки головного мозга III желудочек 4 мм, боковые желудочки головного- передние рога 8мм, тела 14 мм – расширены.
Расширены субрахноидальные пространства в лобно теменной областях, сильвиевы щели с обеих сторон. Определяется локальное расширение субарахноидального пространства в левой переднее-височной области размерами 30*15*15 мм.
Околоносовые пазухи: основные, верхнечелюстные, лобные, клетки решетчатого лабиринта с обеих сторон достаточной пневматизации.
В полости орбит без дополнительных образований, ретробульбарная клетчатка не изменена.
На МР- антиограммах сосудов головного мозга – ход сосудов обычный, МРС от кровотока задних соединительных артерий не визуализируется, других МР-признаков изменения кровотока не выявлено.
Заключение: изменений в кортикальных отделах левой лобно-теменной и правой теменной областей необходимо дифференцировать между воспалительным процессом и ОНМК.
Расширение желудочков головного мозга и субарахноидальных пространств. Арахноидальная киста левой переднее-височной области.
*****************************
МРТ головного мозга (в/в Томовист 20 мл) 03.02.2011
На серии МР-томограмм, произведенных в аксиальной и сагиттальной проекциях Т1-взвешенных изображениях после введения Томовиста 20 мл патологического повышения интенсивности МРС в ткани головного мозга не выявлено.
***************************
Триплексное ультразвуковое сканирование брахиоцефальных сосудов. 11.02.2011
Незначительные атеросклеротические изменения в стенках экстракраниальных артерий. Внутримозговой кровоток замедленный, симметричные признак ДЭП.
Деформация правой ПА в экстракраниальном отделе. Умеренная венозная дисфункция.
**********************
МРТ головного мозга 18.02.2011
Заключение: МР-признаки арахноидальной кисты левой височной области. Легкая наружная гидроцефалия. Минимальный двухсторонний гайморит. Правосторонний мастоидит. В сравнении с предыдущими исследованиями МРТ-без динамики.
***************************
Электроэнцефалография 11.10.2011
На ЭЭГ бодрствования регисатрируются легкие диффузные изменения (невыраженная модуляция альфа-ритма) без четко локализованного очага возможно энцефалопатического генеза. Эпилептиформных феноменов не зарегестрированно.
*******************************
МРТ головного мозга 04 апреля 2012 (центр лучевой диагностики, г. Харьков)
Заключение: очаги в гемисферах мозжечка, -вероятнее всего, врожденные ангиомы без признаков артериального кровотока, но нельзя исключить наличие мелких абсцедирующих полостных образований (так как на представленных снимках они четко не визуализировались). Ранее определяемое очаговое поражение и переход с милиарные очаги глиоза кортикальных отделов следствие, вероятнее всего, перенесенного воспалительного поражения. Умеренно выраженная наружная и внутренняя гидроцефалия. Врожденная арахноидальная киста на уровне полюса левой височной доли. Незначительные признаки мальротации правого гиппокампа. Ретроцеребеллярные врожденные арахноидальные кисты(врач Канищева И.Н.)
********************
Консультационное заключение поликлиники (академия медицинских наук Украины «институт неврологии, психиатрии и наркологии, г. Харьков)
Заключение: хронический инфекционно-аллергический арахноэнцефалит на фоне врожденной арахноидальной кисты левой височной доли с ликворно- сосудисной дисциркуляцией, эпилепниформенным синдромом, вискибуло-анакническим синдромом. (врач Бобенко С.И.)
************************
Консультация невролога (клиника «Оберег», г. Киев) 22.05.2012
Заключение: фокальные чувствительные Джексоновские эпиприступы (начинаются справой кисти) со вторичной генерализацией частотой 3-4 раза в год, вероятно как следствие перенесенной в 2004 нейроинфекции. Абсцедирующие полостные образования в гемисферах мозжечка согласно МРТ головного мозга от 04.04.2012. (врач Самосюк Н.И.)
**************************
Триплексное ультразвуковое сканирование брахиоцефальных сосудов. Аппарат XARIO TOSHIBA 27.08.2012 (Мариуполь)
Заключение: липоидоз стенок сонных артерий. УЗ признаки ДЭП. Деформация правой ПА в костном канале с удовлетворительным кровотоком по ней. Миофасциальная компрессия обеих ВЯВ с их дисфункцией и умеренной перегрузкой внутримозговых вен. (врач Чумарина Т.В.)
*********************
Компьютерная томография головного мозга (с в/в рентгенконтрастированием: Томогексол 300, 50 мл), г. Мариуполь
Заключение: КТ-признаки дополнительного образования правой гемисферы мозжечка (абсцесс?) с локальным отёком. Вышеописанные изменения в лобной доле правой гемисферы головного мозга с наибольшей степенью вероятности обусловлены воспалительным процессом (энцефалит?). Арахноидальная киста левой латеральной щели. (врач Волошина Е.В.)
*/*/*/*/*/*/*/**/*/*/*/**/***/***///*/**/*/*/**/*/*/*/***/*/**/**/**/****//*/*/**/***/*
*/*/*/*/*/*/*/**/*/*/*/**/***/***///*/**/*/*/**/*/*/*/***/*/**/**/**/****//*/*/**/***/*
В настоящее время состояние у больного резко ухудшилось. Появилось сильное головокружение, головная боль, шаткость при ходьбе, временами все предметы видит расплывчато.
До 2012 года ставили диагноз последствие перенесенного венозного инсульта, но в Харькове (куда он ездил на консультацию) предположили, что болезнь имеет инфекционное происхождение. В Мариуполе были сделаны попытки выявить инфекцию, но к сожалению безрезультатно. Вопросы:
- насколько серьёзны вышеперечисленные заключения? Какие прогнозы на излечение?;
- может ли кто-то установить диагноз? Если да, то посоветуйте врача;
- имеет ли смысл продолжать искать инфекцию? Если да, то есть ли на территории Украины компетентные специалисты в данной области? Посоветуйте куда и к кому обратиться;
Заранее Вам благодарны за помощь.
Отвечает Качанова Виктория Геннадиевна :
Здравствуйте, Сергей. Ситуация конечно серьезная. Прогноз может быть дан только при поставленном диагнозе. А так как его нет, то прогноз затруднителен. Кроме МРТ делали ли Вы общеклинические исследования, брали ли ликвор. Если выставляется инфекционный генез заболевания, то конечно нужно искать инфекцию путем сдачи крови на ПЦР, РИФ. В Донецке могу рекомендовать обратиться к моему учители Евтушенко С.К. Информацию как связаться, найдите в интернете.
2012-05-05 09:00:26
Спрашивает Ольга :
Добрый день! Хотела с Вами проконсультироваться по поводу эпилепсии. В возрасте 36 лет поступила в больницу с диагнозом острый цитомегаловирусный энцефалит с поражением левой лобно-теменной доли.Частичная сенсорно-амнестическая афазия. Через 2-3 дня речь вернулась,но были небольшие проблемы с памятью около месяца. Делали 3 раза МРТ,заключение-картина кистозно-глиозных изменений головного мозга, поствоспалительного генеза. Симптом пустого турецкого седла. Но это уже нистоль важно, простите. Далее идет выписка из заключения эпилептолога.Через 7 месяцев" развился судорожный припадок,которому предшествовало клоническое подергивание глазного правого яблока вправо, Припадок сопровождался прикусом левого края языка" С моих слов и при чтении выписки невропатолога, эпилептолог пишет следующее "В октябре 2010 в течении суток отмечается правосторонний гемипарез больше выраженный в руке и лицевой мускулатуре и полная моторная афазия." Диагноз следующий-симптоматическая эпилепсия с простым зрительным, простыми моторными и впервые развившемся вторично-генерализованным судорожным припадком. Перенесла энцефалит. Назначение-финлепсин ретард 400 мг в сутки постоянно. При ЭГ-регистрируются умеренные диффузные изменения без четко локализованного очага. Регистрируются единичные островолновые комплексы слева, в заднелобных и теменно-затылочных отведениях. Регистрируются умеренные ирритативные изменения слева, в заднелобных отведениях. Признаков дисфункции стволовых структур не зарегистрировано. Летом уезжаю в Израиль на консультацию к невропатологу, причина- не уменьшаются два очага(пятна) ,размеры все те же и приступ эпилепсии. Вывод врача-невропатолога-энцефалита не было, что лечили, не знаем, проблема в двух инсультах, что было видно на всех предыдущих снимках и открытом овальном окне(30мм),есть аневризма.Требуется срочная операция. Операцию мне сделали в Киеве, закрыли окно амплатцером. Самочувствие хорошее, обследование прошла через 3 месяца. Все в порядке. Извините, что так долго рассказывала историю своего заболевания. Вопрос в назначении врачом финлепсина. На мою просьбу уменьшить прием препарата,отвечает:"Я вам не советую, принимать минимум три года!"Я объясняю, что сделали операцию, неправильным был поставленный вначале диагноз. На снимках два инсульта, есть перевод с иврита на английский. Ведь это первый раз случилось. Советует этот вопрос решать с теми, кто это рекомендует. Но, простите, я ведь не могу каждый раз ездить за консультацией в Израиль. Спасибо им большое, что поставили правильный диагноз по нашим снимкам МРТ. Уже прошел год после начала приема лекарства. Приступов нет и надеюсь не будет.Т ак и пью по одной таблетке в сутки. Эпилептолог у нас в городе как и аппарат один,к сожалению, а может для кого то и к счастью. Как хочется видеть специалистов, которые помогают. Спасибо огромное за консультацию. P.S.Еще раз извините за размер письма. Cитуация становится смешной,я же у врача не требую отмены, понимаю, что этот препарат отменить сразу нельзя,но дозу приема уменьшить же можно?!За год не назначил ни одного анализа, ни кровь,ни УЗИ.Спасибо!!!
Отвечает Майкова Татьяна Николаевна :
Ольга, тут не все так просто: был это инсульт или энцефалит, я точно не знаю, потому, что не видела Вас как пациентку. Но изменения в мозге есть и они никуда не денутся. Никто не знает, было ли незаращение овального окна причиной Ваших нарушений в мозге. Эта операция сделана для профилактики возможных инсультов. Поэтому, если Вы сделаете МРТ, Вы поймете, что изменения в мозге остались и они могут вызывать эпилептические приступы. И правильно Ваш доктор не спешит отменять или уменьшать лекарство, прием таких лекарств должен быть длительный.
2012-03-21 16:46:52
Спрашивает Виктор :
В апреле 2007 г.в возрасте 47 лет я перенес ишемический спинальный инсульт. На МРТ грудного отдела позвоночника от 17. 04. 2007 г. , на уровне Th4 -Th5 выявлено интрамедуллярное образование с неровными нечеткими контурами, размерами 1, 5 х 0, 6 х 0, 7см. имеюще гипермнтенсивный сигнал на Т2- и изоинтенсивный сигнал на Т1-изображениях. Спинной мозг веретенобразно расширен. Интермедуллярно по осиспинного мозга на протяжении от Th8 по Th10определяется жидкосодержаще образование, конусовидно суживающеся с обеих сторон, в поперечнике до 1, 0 см. ЗАКЛЮЧЕНИЕ: Обьемное образование грудного отдела спинного мозга. Гидромиелия. Ввиду того, что обьемное образование на снимке МРТ не просматривалось, 26. 04. 2007 г. в больнице было проведено дополнительное обследование Миелография с Омникапом восходящая, которым обьемное образование в грудном отделе спинного мозга было исключено(как будет указано ниже, исключив основной очаг поражения спинного мозга, врачи допустили ошибку, что было выявлено в 2010 г. никакого лечебного воздействия на пораженный участок, в связи с исключением его из диагноза, не проводилось и не проводится, несмотря на то, что он вызывает всю симптоматику нынешнего моего состояния). В дальнейшем лечение проводилось по диагнозу: острое нарушение спинального кровобращения в бассейне Адамкевича. На станционарном лечении я пробыл 45 суток, и без каких либо улучшений был выписан. У меня оставались парализация нижних конечностей до уровня груди, нарушения функций тазовых органов. Дома я находился под наблюдением врача невролога, который посетил меня всего один раз для того чтобы поставить отметку в описном листе для установления группы инвалидности. К концу года, мне с помошью различных приспособлений удалось частично востановить двигательные функции нижних конечностей и я с трудом смог передвигаться по квартире с помощью трости. В последующем мне в поликлинике назначались физиопроцедуры, которые практически никакого результата не давали. За истекший период я неоднократно проходил станционарное лечение в неврологических отделениях, где мне был поставлен новый диагноз: CПИНАЛЬНАЯ МИЕЛОПАТИЯ. Проведенное лечение практически никаких результатов не дало, меня по прежнему беспокоят спазмы мышц и сосудов левой ноги, скованность тазобедренных суставов,недолеченые нарушения функций тазовых органов. На МРТ поясничного отдела позвоночника, проведенного в 2009 г. у меня выявлены две задние грыжи позвоночника L4-L5;L-S1 глубиной 0, 6 и 0, 5 см. с правосторонней компрессией корешков спинного мозга. В марте т. г. в ФГУ им. А. И. Бурзаняна мне были проведены МРТ головного мозга (паталогических изменений не выявлено) и грудного отдела позвоночника, в ходе которого было установлено, что на уровне Th8-Th9 имется локальное расширение спиномозгового канала на протяжении 2, 5 см. шириной до 2 мм. После введения в/в контрастного усиления (Омнискан 20, 0 мл.) паталогического накопления препарата не обнаружено. Ширина позвоночного канала в пределах нормы. Спинной мозг без видимых патологических изменений. ЗАКЛЮЧЕНИЕ: дегенеративно-дистрофические изменения грудного отдела позвоночника, проявляющиеся S-сколиозом, остеохондрозом, спондилезом, спондилоартрозом, грыжами Шморля Th4-Th12. Локальная гидромиелия на уровне Th8-Th9. Каких либо конкретных рекомендаций, кроме переодического (1 раз в полгода) станционарного лечения, мне дано не было.В декабре 2010 г. я прошел курс восстановительного лечения и дополнительное обследование в Главном клиническом госпитале МВД России, т.к.,являюсь бывшим сотрудником и с 2002 г. в звании офицера старшего начальствующкго состава вышел на пенсию по выслуге лет.МРТ грудного отдела позвоночника показало те же результаты,что и в ФГУ им.Бурзаняна без каких либо клинических изменений.МРТ поясничного отдела, не проводившееся с 2009 г., показало, что межпозвонковые суставы увеличены в обьеме, сутавные поверхности уплощены,выражены краевые разростания, утолщены желтые связки - все изменения расценены как проявление спондилоартроза.Корешковые каналы уровней L3-L4,L4-L5,L5-S1 сужены за счет спондилортроза.В положении исследования деформации дуральных воронок в просвете корешковых каналов не выявлено, что не исключается при определенных статических нагрузках.Позвоночный канал не сужен, признаков стенозирования не выявлено.Структура спинного мозга, эпиконуса и конского хвоста не изменена.ЗАКЛЮЧЕНИЕ: МР-начальные проявления остеохондроза позвоночника.Локальная гидромиелия в грудном отделе позвоночника. Остеохондроз, деформирующий спондилез поясничного отдела позвоночника. Диагноз заболевания окончательно запутан. Я не знаю где и от чего мне лечится, т. к. моё физическое состояние не улучшается. В июле 2011 г.мне была установлена бессрочно 2-я группа инвалидности, после чего в обследовании и восстановительном леченни мне отказывают вообще, как на местном, так и на Федеральном уровне, безосновательно ссылаясь на тяжкую паталогию и низкий потенциал к восстановлению, не подтвержденные никакими клиническими обследованиями. О своем физическом состоянии я могу сказать следующее: во сне меня вообще ничего не беспокоит, после пробуждения, чтобы снять скванность я делаю физические упражнения, используя беговую дорожку, висы на перекладине, затем выхожу на улицу без трости, могу пройти около 2-х км., немного пробежать.Когда возвращаюсь домой усталости я не чувствую, я даже не потею от нагрузки. Когда прихожу домой принимаю ванну с холодной водой. Примерно через полчаса, вся симптоматика заболевания возвращается и мне весь день приходится находиться дома, так передвигаться я могу уже с трудом, выйти на улицу я не могу, да и находится среди людей мне нельзя, так как спастика передается на тазовые органы, что из этого следует писать я думаю нет смысла. Я становлюсь не нужным ни семье, ни государству, которому отдал 20 лет службы, моя жизнь в таком состоянии потеряла всякий смысл. Убедительно прошу, написать мне:возможно ли для меня какое то лечение лечение,или же медицина себя уже исчерпала. Убедительно прошу не оставить мое обращение без ответа и если это возможно отправте его на адрес моей электронной почты:[email protected], так как на сайте найти ответ для меня затруднительно. Заране Вам благодарен.
С уважением Симонов В.Н.
г.Брянск
Отвечает Яценко Екатерина Валентиновна :
Уважаемый Виктор, говорить об окончательном диагнозе, основываясь только на данных МРТ, невозможно. Понимаю Вашу обиду на ограниченное внимание со стороны государства. Как врач, могу дать Вам следующий совет: обратитесь самостоятельно к врачу-невропатологу, совместно с которым Вы сможете определиться с тактикой дальнейшего лечения. «Неврологическая клиника доктора Яценко» может предложить Вам пройти курс микрополяризации спинного мозга, который дает хорошие результаты в данных ситуациях.
2010-02-12 22:05:52
Спрашивает Starwind :
Если можно, хотелось бы проконсультироваться по такой ситуации:
Мужчина, 55 лет. Ишемический инсульт. Примерно за год до инсульта была удалена щитовидная железа, затем курс йодотерапии, после йодотерапии был назначен гормональный препарат Тероксин (доза которого после консультации с назначившим препарат врачом была уменьшена чуть меньше, чем вдвое - с 200 до 125).
Лечащий врач отменил препараты для улучшения кровообращения (к сожалению, не знаю точно - какие) в связи с тем, что их нельзя давать при онкологических заболеваниях. После прекращения приема препаратов болезнь стала регрессировать - если спустя 3-4 дня после приступа больной мог понемногу шевелить отнявшейся ногой, то после отмены сохранилась только чувствительность, двигать ногой и рукой больше не получается, а также наблюдаются ухудшения памяти.
Собственно, вопрос такой - существуют ли такие препараты для улучшения кровообращения, у которых нет связанных с онкологией или удаленной щитовидной железой противопоказаний?
Больной госпитализирован в больницу районного центра, а как писали в одной из тем про инсульт в этом разделе, транспортировка крайне нежелательна - поэтому возможности сделать МРТ нет.
Когда Вы только попадаете в больницу, другие работники здравоохранения, такие как специалисты по коррекции речи, социальные работники, могут сопровождать Вас и Вашу семью во время следующей фазы Вашей реабилитации. Человек , который о Вас заботится, семья и друзья могут поддерживать Вас эмоционально. Также они могут помочь продолжить Вашу реабилитацию дома.
Инсульт может повлиять на Вас разными способами. Некоторые эффекты, такие как слабость или проблемы со зрением, могут быть временными, Вы сможете реабилитироваться полностью или продолжать постепенно восстанавливать силы. Другие эффекты, такие как проблемы с речью и мелкой моторикой могут быть постоянными. В этой статье содержится несколько распространенных вопросов и ответов на них, которые могут помочь провести Вас через несколько последующих недель и месяцев.
Чего ожидать сразу после инсульта?
В течение первых нескольких дней или недель после инсульта, лечение обычно сосредоточено на предотвращении дальнейшего развития заболевания и осложнений. В зависимости от типа инсульта и от степени тяжести Вам могут прописать медикаменты , назначить процедуры или операции . После стабилизации состояния здоровья врачи оценят Ваши нужды и назначат подходящую программу реабилитации. Когда Вы покинете больницу, Вы сможете распланировать регулярные визиты к врачу для последующего наблюдения, чтобы решать вопросы, связанные с факторами риска инсульта, реабилитацией, поддержкой людей, заботящихся о Вас и возможностями сообщества.
Какое обследование необходимо пройти после инсульта?
После того, как у Вас случился инсульт, Вам будет необходимо определенное обследование. Это очень важно для планирования подходящего метода лечения и выбора необходимой реабилитационной программы. Ваша врач проведет тесты , чтобы определить какого типа инсульт у Вас был, какие отделы мозга были повреждены и уровень серьезности повреждения . Чтобы выяснить, как инсульт повлиял на Ваш мозг , Вы можете пройти определенное количество медицинских тестов. Узнайте больше о различных видах тестов, что они подразумевают, как Вы можете к ним подготовиться.
- Анализы крови
- Каротидная допплерография
- Электрокардиограмма (ЭКГ)
- Эхокардиограмма
- Транс -пищеводная эхокардиограмма (ТПЭ)
В дополнение к этим тестам, врач проведет еще несколько тестов у Вашей постели, чтобы выяснить имеете ли Вы какие-либо физические или психические проблемы и спланировать Ваше лечение. Врачи проверят Вашу способность двигать руками и ногами и оценят риски развития тромбоза глубоких вен и эмболии легочной артерии . Также они проверят Вашу способность проглатывать пищу и направят Вас к диетологу при необходимости. Врачи так же выяснят, страдаете ли Вы недержанием (проблемами с кишечником или мочевым пузырем) или проблемами с зубами или ротовой полостью.
Как врачи предотвратят развитие осложнений?
Если вы прикованы к постели, врачи постараются предотвратить серьезные осложнения , такие как пневмония , сердечный приступ , пароксизм, инфекции и скопление кровяных сгустков в ногах. После инсульта появляется также риск развития депрессии и снижения когнитивных способностей. Все эти осложнения излечимы. Команда врачей обеспечит необходимое обследование и полезные рекомендации. Обсудите с врачом ваше состояние для получения необходимого лечения.
Необходима ли операция после инсульта?
В некоторых случаях после инсульта могут потребоваться безоперационные процедуры и операции. Поговорите с врачом, какие процедуры и операции Вам могут потребоваться, почему они вам необходимы и какие результаты и риски они имеют.
Пропишет ли врач лекарственные препараты?
После инсульта часто используются препараты, которые разжижают кровь , для предотвращения образования кровяных сгустков, которые являются причиной инсульта. Также Ваш врач может прописать препараты , которые снижают уровень холестерина в крови и артериальное давление . Обсудите с врачом, какие препараты Вам необходимы, как долго их нужно принимать и почему их следует принимать.
Как может проходить реабилитация после инсульта?
Реабилитация может начаться в больнице, где Вас лечили изначально. Когда Вы покинете больницу, Вам может быть прописана амбулаторная реабилитация , такая как дневной стационар, амбулаторная помощь и внебольничная реабилитация. Другие возможные виды реабилитации включают стационарную реабилитацию в больнице, реабилитацию дома и реабилитацию в лечебном учреждении для хронически больных.
Специалисты по реабилитации оценят необходимые Вам реабилитационные меры до того как Вы покинете больницу. Например, если Вы чувствуете изменения в себе или подавленность, Ваш врач может направить Вас к психологу . Физиотерапевт может объяснить Вам, как заботиться о себе по возвращению домой, расскажет, какое оборудование необходимо будет купить или как адаптировать Ваш дом , чтобы сделать его безопасным. Социальный работник может помочь вам и Вашей семье приспособиться к Вашему новому состоянию и распределить семейный бюджет и получить доступ к услугам сиделок.
Как могут проходить социальная реинтеграция и послебольничное лечение?
Когда Вы вернетесь домой, Вам следует регулярно проходить обследование, чтобы команда врачей следила за факторами риска инсульта, реабилитацией, поддержкой людей, заботящихся о Вас и необходимостью в поддержке сообщества и групп поддержки пациентов.
Многие сообщества или лечебные учреждения для хронических больных имеют специальные программы реабилитации после инсульта.
Фонд сердечных заболеваний и инсульта предоставляет практические знания и навыки, чтобы помочь людям, пострадавшим от инсульта.
Если Вы бы хотели связаться с людьми, которые заботятся о других больных, Вы можете найти сайты, на которых содержатся полезные советы и объявления.
Фонд сердечных заболеваний и инсульта имеет программу «Жизнь с инсультом» для людей, пострадавших от инсульта, которые завершили активный курс реабилитации и живут в сообществе. Эта программа нацелена на развитие навыков, обмен опытом и предоставление поддержки.
Что я могу сделать, чтобы быстрее вернуться к нормальной жизни?
Как Ваше отношение к сложившейся ситуации может помочь или помешать постепенному возвращению к обычной жизни? Ниже содержится несколько факторов, которые могут быть полезны при реабилитации после инсульта:
- Позитивное отношение к жизни.
- Социальные связи.
- Внутренняя мотивация и сила.
- Поддержка друзей и семьи.
- Возвращение к деятельности, которая была важна до инсульта или попытка найти новые увлечения.
- Принятие помощи, когда она необходима.
Когда я буду снова физически активным?
Вы испытали инсульт, и поэтому Вам следует осознать, что нельзя оставаться неактивным продолжительное время после инсульта. Перед началом физической адаптации людям, пережившим инсульт, рекомендуется пройти обследование для определения возможных противопоказанных физических упражнений.
После того как Ваш врач сообщил Вам, что Вы можете начинать выполнение программы физических упражнений. Вы, возможно, захотите начать выполнение простых упражнений, например, поочередный сед и приседание с поддержкой. Такие небольшие шаги могут помочь выдерживать больше нагрузки в будущем. Затем Вы, возможно, захотите ходить по разным комнатам в своем доме или совершать прогулки по Вашему району или в торговый центр. Это также может помочь постепенно увеличивать физическую нагрузку. В зависимости от Вашей физической формы, Ваш врач может предложить Вам участвовать в программе физических упражнений под медицинским наблюдением, по которой вы можете заниматься в больнице или у себя дома. Эта программа может включать любые комбинации аэробных упражнений, таких как ходьба по беговой дорожке или занятие на велотренажере, силовая тренировка , упражнения на растяжку, равновесие и координацию.
Какие вспомогательные средства доступны для людей, переживших инсульт?
ПИП является очень важным предупредительным сигналом перед инсультом. Примерно у каждого пятого человека, у которого был ПИП, в скором времени при отсутствии лечения случается обширным инсульт.
ПИП также предоставляет возможность предотвратить инсульт. Если Вы испытываете симптомы инсульта, особенно частичный паралич, Вам незамедлительно следует позвонить по номеру экстренного вызова. Если признаки инсульта проходят быстро, а Вы чувствуете себя значительно лучше, Вам следует записаться на прием к врачу, т.к. риск обширного инсульта может быть высоким.
После ПИП: что можно ожидать сейчас?
Вашему врачу необходимо определить, были ли это ПИП, и найти главную причину.
Возможно, Ваш врач пропишет Вам препараты и предложит изменить образ жизни: изменить рацион и регулярно выполнять физические упражнения . Вам могут прописать лекарства , снижающие факторы риска, такие как артериальное давление , высокий уровень холестерина или сахара в крови. Иногда операция является лучшим способом предотвращения инсульта. Ваш врач сообщит Вам, если операция будет подходящим для Вас методом лечения.
После ПИП: какие тесты необходимы для оценки восприимчивости к обширному инсульту?
Чтобы оценить уровень рисков обширного инсульта после ПИП, Вам будет необходимо пройти тесты, которые обычно проходят люди после инсульта. Они включают:
- Компьютерную томографию или МРТ
- Анализы крови
- Каротидно-допплерографический ультразвук
После ПИП: Какие методы лечения и препараты доступны?
ПИП нужно начать лечить в течение нескольких часов после появления симптомов, чтобы предотвратить дальнейшие проблемы. Например, если тесты показывают, что у Вас закупорены каротидные артерии (жизненно важные артерии в шее), Вам может потребоваться операция. Если тесты показывают, что у Вас фибрилляция предсердий (мерцательная аритмия), Вам могут прописать препараты, разжижающие кровь. После этого последующее лечение ПИП подразумевает тщательное наблюдение, контроль факторов риска и последующее врачебное наблюдение.